Prof.
Dr. Ulysses Fagundes Neto
Instituto
de Gastroenterologia Pediátrica de São Paulo
(I-Gastroped)
·
História
e Genética
O leite
é um produto específico e exclusivo da secreção das glândulas mamárias e a
principal fonte alimentar dos mamíferos durante o período do aleitamento.
Figura
1- Amostras de leite humano: 1- frasco à esquerda mostra o chamado “leite
jovem”, com baixa concentração de gordura, produzido nos primeiros minutos da
lactação; 2- frasco à direita mostra o chamado “leite maduro” com elevada
concentração de gordura, produzido após alguns minutos da lactação.
O leite
é o responsável pelo fornecimento dos macronutrientes: proteínas, gorduras e
carboidratos. Além de fornecer energia e matéria plástica, também é fonte rica
em micronutrientes, tais como: Cálcio, Potássio, Fósforo, Riboflavina,
Vitaminas Lipo e Hidrossolúveis.
Figura
2- Aleitamento natural exclusivo é recomendado durante os 6 primeiros meses de
vida do lactente.
O
principal carboidrato do leite é a Lactose,
a qual lhe confere um sabor levemente adocicado. A Lactose, Saccharum lactis, é um dissacarídeo
(ß-galactosil-1,4-glicose) constituído pelos monossacarídeos glicose (ᾀ-d–glicose) e galactose (ß-d-glicose).
Figura
3- Fórmula química da Lactose.
A Lactose somente é encontrada na
natureza como produto específico da secreção da glândula mamária e é
praticamente a única fonte de carboidratos dos lactentes durante o período de
aleitamento natural exclusivo.
Figura
4- Representação esquemática da anatomia da glândula mamária.
CI-
Tecido conjuntivo; PS- Porções secretoras; DE- ducto excretor
Figura 5- Desenho da histologia da glândula mamária em microscopia óptica comum, aumento médio e coloração hematoxilina/eosina.
A Lactose desde um ponto de vista evolutivo
possui 100 milhões de anos. Foi descoberta por Bartoletus, em 1633, em Bolonha,
mas sua síntese química somente foi obtida em 1927 por Haworth e cols., nos
EUA.
A
concentração de Lactose no leite dos
mamíferos apresenta uma considerável variabilidade entre as diferentes espécies,
e mantém uma relação inversamente proporcional com as concentrações de
proteínas e gorduras.
A
maior concentração de Lactose é
verificada no leite humano (7g/100ml),
enquanto que nos outros mamíferos dos quais se ordenha o leite para consumo
humano (vaca, ovelha e cabra) a concentração da Lactose encontra-se ao redor de 5g/100ml.
Figura
6- Composição química do leite de diversos mamíferos.
A
Foca, Zalphus californianos, constitui uma exceção entre os mamíferos,
posto que seu leite não possui Lactose
e nenhum outro carboidrato.
Figura
7- Focas que habitam a cidade de Valdivia, sul do Chile, em píer ao ar livre
especialmente construído às margens do rio Valdivia.
· Lactose
e Lactase: uma relação fundamental substrato/enzima
A Lactose possui uma estrutura química
complexa e, portanto, não pode ser absorvida em seu estado natural. A Lactose necessita ser hidrolisada em
seus monossacarídeos constituintes: Glicose
e Galactose.
Estes
monossacarídeos são absorvidos por transporte ativo através dos enterócitos
para a corrente sanguínea seguindo até o fígado, onde são devidamente
metabolizados.
Figura
8- Composição química da Lactose e dos
seus monossarideos constituintes: Glicose
e Galactose.
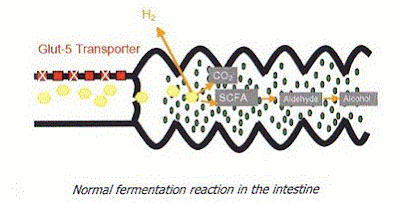
A
digestão da Lactose é realizada por
uma enzima específica denominada Lactase,
que é uma ß-galactosidase,
presente nas microvilosidades dos enterócitos. A produção da Lactase é determinada por um gene
regulador autossômico recessivo, localizado no cromossoma 2, de baixa expressão
do RNA-m, que reduz a síntese da Lactase,
denominado LAC*R.
Figura
9- Ultramicrofotografia em microscopia eletrônica de transmissão evidenciando à
esquerda um enterócito e à direita, em maior aumento, o detalhe das
microvilosidades, a região mais externa do enterócito, aonde está presente a Lactase.
Figura
10- Representação esquemática da produção da Lactase.
• Elevada Prevalência
da Deficiência de Lactase
Até
meados do Século XX, a deficiência da Lactase
não fazia parte dos conhecimentos médicos, e, portanto, os transtornos
gastrointestinais descritos em adultos, após o consumo de leite e derivados,
não eram cientificamente compreendidos.
Dahlqvist
e cols., na década de 1960, comprovaram a existência da atividade enzimática da
Lactase por meio da sua determinação
bioquímica na mucosa do intestino delgado.
A
partir das décadas de 1960-70 inúmeras pesquisas, em diferentes centros do globo
terrestre, passaram a demonstrar que o desaparecimento da atividade da Lactase, na vida adulta, é uma condição
comum nos seres humanos e demais mamíferos.
A Lactase atinge atividade máxima durante
o período de amamentação e é seguida por uma progressiva diminuição até
alcançar níveis muito baixos ou mesmo deixar de existir a partir do 5° ano de vida
e que se estende pela vida adulta.
Figura
11- Representação esquemática da atividade da Lactase no intestino do rato durante o período de gestação, após o nascimento, e seu decréscimo logo após
o desmame, que se dá em 2 semanas, até a vida adulta.
A
deficiência de Lactase
ontogeneticamente determinada está fortemente ligada a grupos étnicos, a saber:
80 a 100% ameríndios, 60 a 100% judeus, afro-americanos, árabes e asiáticos,
70% indianos e, 50 a 80% hispânicos e centro-sul da europeus.
Figura
12- Nativos Quechuas do altiplano peruano em Cuzco na sua festa anual, são
intolerantes à Lactose na vida
adulta.
Figura
13- Nativa Maia habitante de Chichicastenango cidade localizada nas montanhas
distante cerca de 400 km da cidade de Guatemala, etnia intolerante à Lactose na vida adulta.
Figura 14- Índios brasileiros
habitantes do Parque Indígena do Xingu, a despeito da prática do aleitamento
natural exclusivo por tempo proplongado de forma universal, são intolerantes à Lactose na vida adulta.
Atualmente
está bem estabelecido que cerca de 75% (5,25 bilhões) da população mundial
apresenta um declínio da atividade da Lactase
na vida adulta, o qual é ontogeneticamente determinado, e é denominado “Hipolactasia do tipo adulto”.
A “Hipolactasia do tipo adulto” pode
acarretar má digestão e consequentemente má absorção e/ou intolerância à Lactose.
Figura
15- Mapa mundial do percentual de prevalência da intolerância à Lactose na vida adulta.